

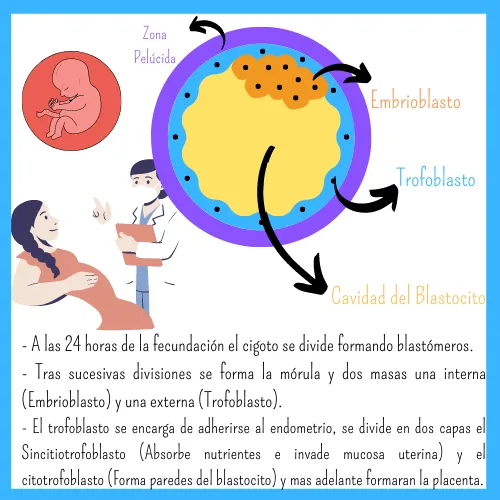
- Citotrofoblasto: Forma las paredes del blastocito, es la capa interna. 1 núcleo, con actividad proliferativa. Forma nuevas células que se van al sincitiotrofoblasto.
- Síncitiotrofoblasto: Absorbe nutrientes, invade la mucosa uterina, forma la capa externa. multinucleada, actividad enzimática.
- Trofoblasto intermedio: Formara más adelante la placenta propiamente dicha. Estas células tiene gran importancia en la morfología de los tumores trofoblasticos.
ENFERMEDAD TROFOBLÁSTICA:
CLASIFICACIÓN HISTOLÓGICA:
- LESIONES MOLARES: Mola completa, parcial e invasora (derivadas de la mola vesicular).
- LESIONES NO MOLARES: Coriocarcinoma, tumor trofoblástico de lecho de implantación placentaria, tumor trofoblastico epiteloide.
- OTRAS: Lesión exagerada del lecho placentario, nódulo del lecho placentario.
- MOLA VESICULAR (O HIDATÍDICA O HIDATIDIFORME): Se forma de una degeneración del trofoblasto debida a alteraciones genéticas que surgen en el momento de la fecundación; habitualmente queda focalizada en la cavidad uterina y sigue una evolución benigna.
- MOLA INVASORA: En algunos casos, las células de la mola invaden el miometrio o incluso son transportadas por la sangre a distancia.
- TUMORES TROFOBLASTICOS: Se forman a partir de restos de embarazos molares o ectópicos, o incluso derivarse de placentas aparentemente normales. Más riesgo, después de una mola vesicular.
- CORIOCARCINOMA Maligno

FACTORES DE RIESGO:
- Antecedente de mola.
- Ciclos menstruales irregulares.
- Nacidos vivos varones.
- Anticonceptivos orales > 4 años.
- Grupo A o AB, no es específico.
- Bajos recursos.
DIAGNÓSTICO:
a) Título de B -hCG ascendente.
b) Estabilización de los títulos de B -hCG durante 3 o más semanas consecutivas. (Meseta)
c) Material de evacuación catalogado como coriocarcinoma. Elevación o persistencia en meseta de
niveles B -hCG por lo menos durante 3 semanas consecutivas.
d) Evidencia de metástasis.
MOLA VESICULAR:

ETIOPATOGENIA - MOLA VESICULAR COMPLETA:
Tiene cariotipo 46,XX (90 %) y 46,XY (10 %). Genéticamente se diferencian dos tipos:
- ANDROGÉNICA (80%): La androgénica es la que se origina de forma homocigótica de dos cromosomas paternos idénticos derivados de la duplicidad del cromosoma haploide paterno, y es siempre femenina. En algunos casos podría ser de origen heterocigótico, pero todos los cromosomas son de origen paterno
por dispermia, (fertilización de un óvulo vacío con dos cromosomas paternos). - BIPARENTAL: hay genes maternos y paternos, pero por fallo de los genes maternos sólo se expresa el genoma paterno.
ETIOPATOGENIA - MOLA VESICULAR PARCIAL
ANATOMÍA PATOLÓGICA
- MOLA VESICULAR COMPLETA: Presenta dos aspectos morfológicos fundamentales: degeneración hidrópica de las vellosidades con formación central de vesículas, e hiperplasia del trofoblasto. No se encuentran vestigios del embrión ni de sus membranas. Microscópicamente hay edema de las vellosidades y proliferación del trofoblasto.
- MOLA VESICULAR PARCIAL: se compone de dos poblaciones de vellosidades: unas son edematosas, con formación de vesículas, las otras son de tamaño normal aunque sean fibróticas. Pero lo más Característico es que suele haber presencia de desarrollo embrionario o restos del mismo.
CLÍNICA:
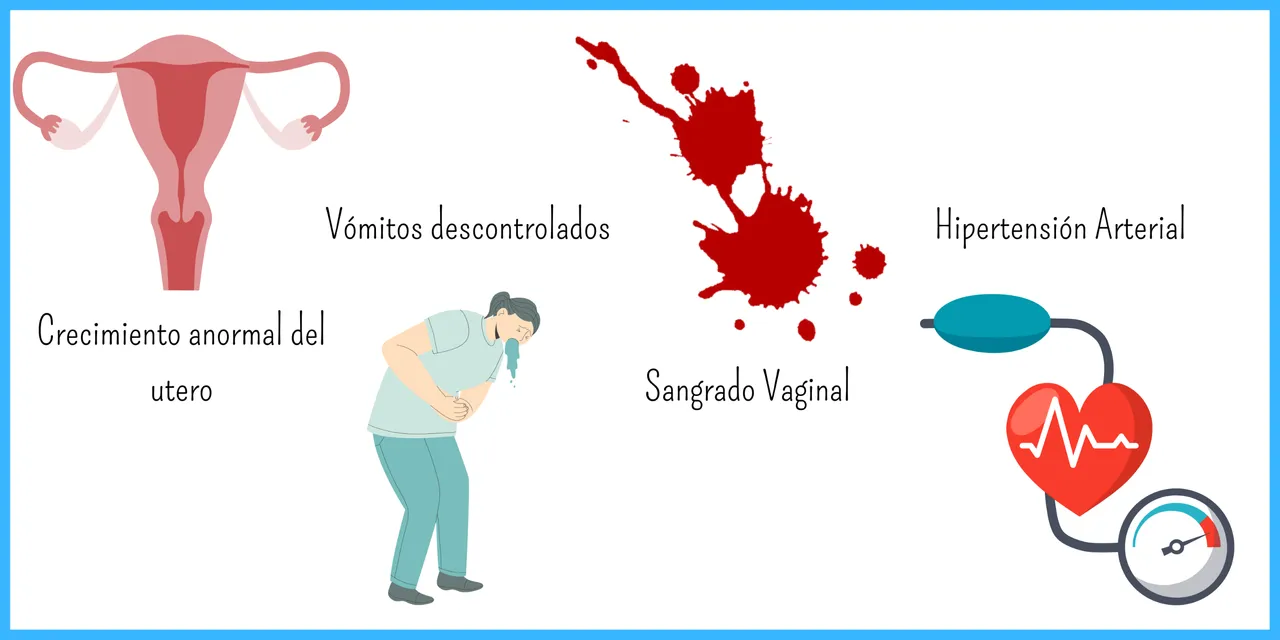
MOLA VESICULAR COMPLETA: Suele presentar ya síntomas a las 6 semanas de amenorrea, y, si no se evacúa artificialmente, el aborto sucede de forma espontánea entre las 16 y 18 semanas de gestación. La afectación del estado general es mayor que en el embarazo normal y se manifiesta precozmente con
la aparición de vómitos graves, produciéndose hiperémesis. Pueden aparecer signos de preeclampsia, que se caracterizan por la presencia de una hipertensión y
proteinuria importantes. Metrorragia, hidrorrea producida por la oxidación y licuefacción de los coagulos sanguíneos intrauterinos. Expulsión de vesículas típicas molares, que preceden al aborto molar. Útero de mayor tamaño que la edad gestacional que le corresponde y de consistencia blando. Palpación abdominal no demuestra peloteo fetal. A la auscultación hay soplo uterino en vez de latidos. Se puede diagnosticar mola completa entre las 8 y 12 semanas (temprano) o 16 – 18 semanas (tardío).MOLA VESICULAR PARCIAL:Se desarrolla habitualmente entre las 9 y 14 semanas de embarazo. Las pacientes con mola parcial tienen los mismos síntomas que las de mola completa, pero menos llamativos. La presentación clínica se parece a la de un aborto espontáneo, con la aparición de una hemorragia
genital después de un período de amenorrea. El tamaño del útero es más pequeño que el correspondiente a la edad de gestación. Si llegan a aparecer signos de preclamsia son igual de graves que en la mola completa, pero hace eclosión en una edad gestacional más avanzada.
DIAGNÓSTICO:
- Ecografía revela con escala de grises un patrón carácteristico “copos de nieve” o imágenes lunares y ausencia de latidos fetales.
- Eco Doppler Se ve la vascularización del tumor.
- Cuantificación de la hCG La cifra de hCG en orina suele ser superior a 500 000 mUÍ/rnL, pero debe tenerse en cuenta que el 25 % de las molas completas ofrece tasas inferiores, y que embarazos normales o, sobre todo, gemelares pueden sobrepasarlas. Por otra parte, en las molas parciales los niveles de hCG rara vez suelen estar elevados.
- Hematología Completa Anemia, alteraciones de la coagulación
- Tiempos de coagulación aumentados
TRATAMIENTO:
- Estabilizar hemodinamicamente a la paciente antes de la extracción de la mola.
- Legrado por aspiración Tratamiento de elección en mujeres jóvenes que desean tener hijos.
- Histerectomia Mujeres > 40 años
- Quimioterapia profiláctica antes de la evacuación de la mola con el fin de evitar la posible diseminación
metastásica de células trofoblasticas provocadas por la manipulación quirúrgica. - Metotrexato Molas completas con factores de riesgo alto para tumores trofoblasticos.
- En los raros casos de feto vivo y cromosómicamente normal, podrá esperarse a que éste alcance la
madurez pulmonar para practicar una cesárea. - Una vez evacuada la mola, la paciente debe ser vigilada durante un año, período en que los niveles de
hCG se hacen negativos. Durante el tiempo de vigilancia la enferma debe evitar el embarazo.

Bibliografía Consultada:
- Usandizaga Obstetricia Cap 8 pag 285
- Amboss Medical
NOTA: Todas las imágenes fueron creadas y editadas por mi en la aplicación de Canva utilizando los recursos gráficos que ofrece gratuitamente. Los cuadros informativos fueron realizados en el programa Word 2010.

