Hola amigos de Steemit. Luego de una semana de ful estudio pude nuevamente tomar un tiempo para escribir un nuevo aporte en Micología, esta vez de una micosis oportunista causada por Aspergillus spp. Considero que la morfología de este microorganismo es una de las interesantes y evidentes al microscopio.
Micosis ubicua, oportunista, causada por especies patógenas y oportunistas del género Aspergillus. Las manifestaciones clínicas están restringidas en su mayoría a órganos respiratorios, principalmente pulmones, aunque puede llegar a causar patologías en diferentes tejidos, siendo la diseminación una causa de muerte en pacientes inmunocomprometidos.
Un promedio de 20 especies son oportunistas causantes de cuadros clínicos patológicos. Las 7 más importantes:

Enfermedad cosmopolita. Se aíslan con frecuencia del aire, tierra, plantas, materia orgánica en descomposición, en alimentos (pan, dulces, granos). Algunas especies son parte de la flora normal de diversas zonas del cuerpo como orofaringe, fosas nasales, piel, saco lagrimal, oído y tubo gastrointestinal. Es importante relacionar la lesión con la clínica del paciente.
La vía de entrada es por inhalación de las conidias y no hay distinción de sexo y edad. Desarrollan reacciones alérgicas. Es importante mencionar que la ocupación como en el caso de los bibliotecólogos, la neutropenia prolongada, el uso de antibiótico de amplio espectro, leucemia, uso de glucocorticoides, personas con trasplante de pulmón, VIH-SIDA representan factores predisponentes para adquirir esta micosis.
Aspergillus spp son hongos omnipresentes anemófilos (se dispersan libremente en el aire) y oportunista ya que el individuo debe tener cierta condición para que el microorganismo pueda colonizar y ejercer su acción. Son Saprofitos del suelo y vegetales en descomposición, obtiene energía de la materia orgánica muerta.
Nota: A. fumigatus es la especie más virulenta, así como también A. flavus se desarrolla en cereales y produce hepatotoxinas y aflatoxinas carcinógenas importantes.
Patogenia: Las conidias penetran por inhalación dado su tamaño y sus propiedades aerodinámicas, y llegan a las partes distales de los alvéolos pulmonares; su crecimiento incontrolado en los pulmones los convierte en una forma en potencia angioinvasiva. A fumigatus produce in vitro antioxidantes como catalasas, superóxido dismutasas y fosfolipasas (el daño endotelial depende de las dos últimas), así como fosfolípidos que inhiben la activación del complemento evadiendo así la respuesta inmunitaria del huésped.
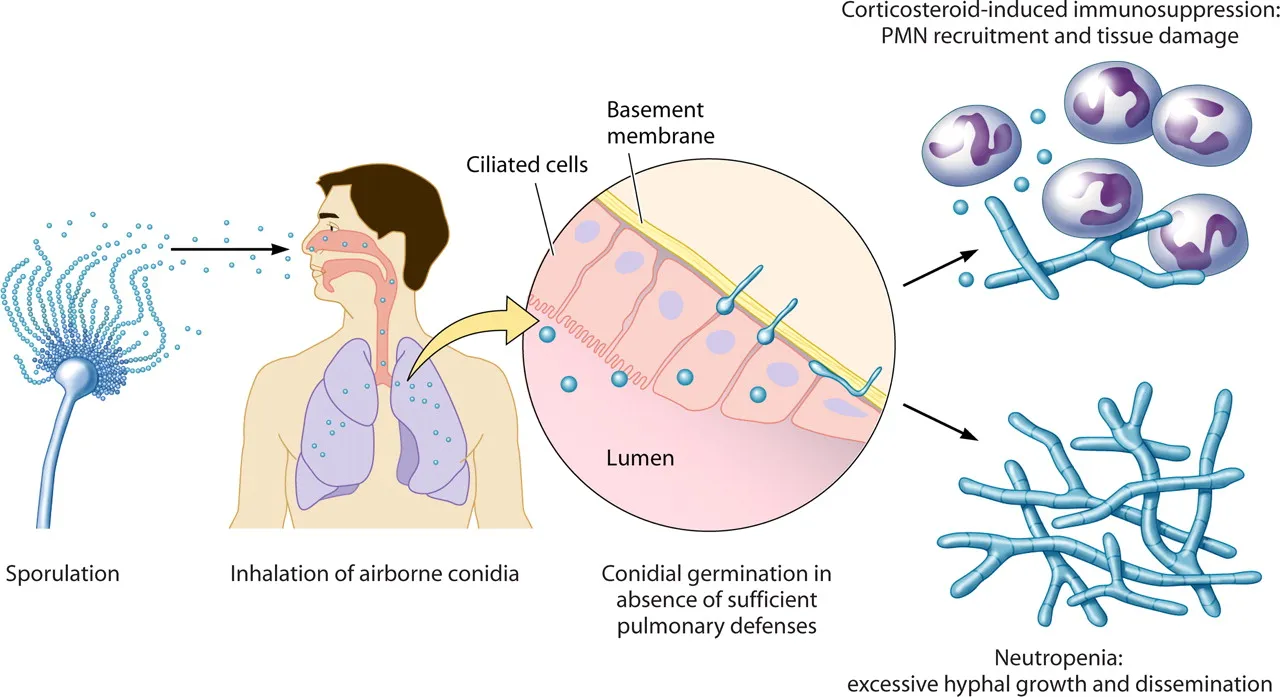
Las aspergilosis se clasifican en primarias y secundarias, y pueden generar enfermedades localizadas o sistémicas.
Sin embargo, el espectro de manifestaciones clínicas es muy amplio: infección de senos paranasales, broncopulmonar alérgica, aspergiloma, pulmonar crónica, infección del SNC (meningitis), invasiva, fungemia, ocular, endocarditis y miocarditis, otomicosis, gastrointestinal, hepática, esplénica, en receptores de trasplantes de órganos sólidos (corazón y pulmón), invasiva en pacientes con SIDA, pulmonar invasiva en recién nacidos y formas cutáneas.
Aspergilosis Alergicas: Los conidios de Aspergillus sp, se inhalan con frecuencia ya que están esparcidos en el aire y saprofitan las mucosas sin que puedan reproducirse. Pueden generar reacciones de hipersensibilidad o alergias, que se manifiestan casi siempre como rinitis (síntomas: rinorrea, edema de la mucosa nasal, estornudos, prurito nasal), alveolitis y asma (como disminuye el diámetro de los alveolos es más intenso, disnea, tos y broncoespasmos).
El hongo puede alterar la calidad del moco, llegando a impactar el bronquio, que se distiende en forma mecánica. Causan producción de moco anormal y eosinofilia local tisular. En casos severos el epitelio es destruido y cubierto por una membrana constituida por fibrina, células inflamatorias, restos tisulares y escasos elementos fúngicos. Las lesiones bronquiales se extienden con rapidez y dan síntomas debidos a las reacciones de hipersensibilidad.
Aspergilomas: cuando se tienen lesiones antiguas que han dado lugar a la formación cavidades o espacios en los pulmones por enfermedades como tuberculosis, abscesos, carcinomas, otros, las conidias ingresan vía respiratoria y se alojan en esas cavidades, y se desarrollan hasta formas bolas fúngicas, que están compuestas por masas de micelio compacto del hongo mezclado con el moco producido por el paciente.
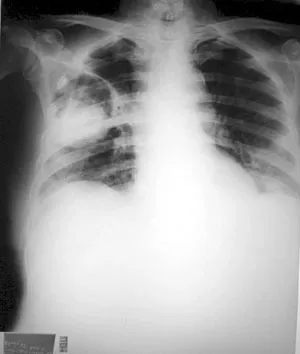
Infección pulmonar invasiva: se observa en pacientes inmunosuprimidos, sobre todo con leucemia, corticoterapia, trasplantes, y linfomas. Este si invade el parénquima pulmonar. Al igual que en el caso anterior comienza con la inhalación de conidios, luego se forman lesiones pulmonares crónicas, parecido a una neumonía necrosante. Si avanza podría provocar una tombosis de los vasos y necrosis localizada del tejido.
Aspergilosis diseminada: mayormente presente en pacientes severamente inmunosuprimidos, se origina a partir del foco pulmonar invasivo y se disemina vía hemática hacia cualquier órgano (bazo, hígado, corazón, intestino, SNC) donde genera cuadros granulomatosos, tombosis y necrosantes. Los síntomas son muy variados según el órgano afectado.
Aspergilosis cutánea: es muy rara de encontrar, ya que es propia de pacientes inmunosuprimidos. La vía de entrada para este caso es cutánea, y se presenta mayormente en niños. Se ocasiona por traumatismos con sondas, jeringas, y otros objetos penetrantes que estén contaminados con el microorganismo. Mayormente se localiza en los lugares más expuestos como brazos, piernas y tronco, además palmas de manos y planta de los pies.
Onicomicosis por Aspergillus sp: más frecuente en las uñas de los pies y se parasítan una o varias, el ataque inicia por el borde libre de la uña y da un cuadro de onicomicosis subungueal distal, pero puede ser crónica y causar distrofia total, estos casos son propios de pacientes con trastornos circulatorios y posteriores a traumatismos.
Infección en oídos y ojos: saprofitan el oído externo, mayormente individuos con oídos húmedos como es el caso de los nadadores. No invaden el tejido, produciendo una otitis micotica externa, en este caso A. fumigatus es la especie más virulenta.
A nivel ocular producen queratitis micotica (A. fumigatus), aquí se presenta invasión tisular el cuadro clínico por lo regular se inicia después de traumatismos oculares y se intensifica con el uso de esteroides y de antibióticos tópicos.
1. Orientación clínica epidemiológica: En esta etapa se permite realizar una orientación diagnostica, donde es necesario conocer los datos epidemiológicos, edad, sexo, reconocer los factores predisponentes como la condición inmunológica del paciente y realizar un diagnóstico diferencial con respecto a otras enfermedades, ya que este hongo no es un patógeno primario de las áreas a las cuales puede invadir.
2. Tipo de muestra: esputo, lavado bronquial, exudados, fragmento de biopsias, etc. Una parte es para el examen directo de la muestra y otra para el cultivo.
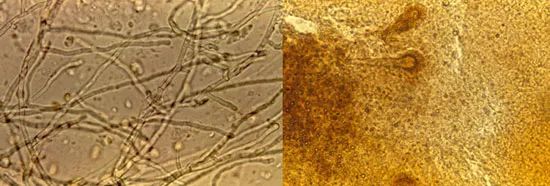
3. Examen directo:
Al fresco con aclarante: en este caso es sencillo se toma la muestra y se coloca entre láminas y laminilla con KOH 10%.
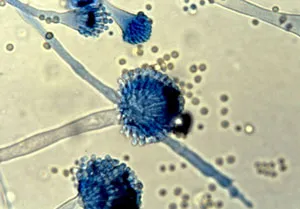
4. Hallazgos: en aspergilomas se observan hifas, muy ramificadas con una disposición que puede llamar la atención con un ángulo de 45º, conidias y las cabezas aspergilares como si fuese un medio de cultivo, esto también se ve en otomicosis.
En el caso de la invasión pulmonar, pocas veces se observan cabezas aspergilares, se observan hifas gruesas, tabicadas y ramificadas con ángulos de 45º, también se observa de esta manera en la aspergilosis diseminada.
En onicomisosis se ven hifas delgadas, hialinas y tabicadas y pocas veces cabezas aspergilares.
Nota: Cada especie tiene características morfológicas particulares lo cual permite diferencias una especie de otra como se muestra en las imágenes.

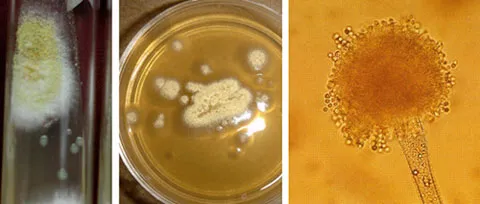
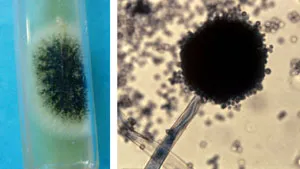
Cultivo: SDA, PDA y Lactrimel. No se recomienda medios con antibióticos, ya que Aspergillus se inhibe con cicloheximida. Tiene un crecimiento promedio entre 1-3 días a una temperatura de 25-28º, ademas deben considerarse otras misosis profundas por lo que es recomendable utilizas medios de cultivos con o sin actidiona. Se destaca que cada especie tiene características de cultivo diferentes como se muestra en las imágenes.
Nota: Es importante mencionar que en los casos alérgicos de aspergilosis (rinitis, alveolitis y asma), los hongos por lo general no se observan invadiendo ni saprofitando tejidos; por tanto, los exámenes en fresco, cultivos y biopsias son de poca utilidad.
Interpretación de resultados. Esta etapa es muy importante, ya que como es un hongo anemófilo y cosmopolita suele ser contaminante muchas veces, hay que correlacionar la clínica, exámenes radiológicos y serologicos con los hallazgos obtenidos en el examen directo y el cultivo, y es necesario repetir la toma de muestra y el cultivo por cuatro días consecutivos para corroborar que estamos en presencia de un patógeno verdadero y no de un contaminante.
Pruebas serológicas:Además para agilizar el diagnóstico y dar una respuesta más rápida al paciente es necesario realizar pruebas serológicas como detección de galactomanano en suero, plasma, lavado broncoalveolar o líquido cefalorraquídeo o β-D-glucano en suero. Una de las técnicas más usadas es la aglutinación directa con partículas de látex, que en este caso estarán cubiertas por anticuerpos monoclonales (Pastorex-Aspergillus). Otra prueba utilizada es la técnica de ELISA tipo sandwich en placa, usando un anticuerpo monoclonal (Platelia-Aspergillus). Esta última prueba tiene una sensibilidad mayor a 89% y una especificidad mayor a 97%, por lo que es la más recomendada.
Tratamiento:
Depende de la variedad clínica y de los factores predisponentes. De manera general podemos decir lo siguiente:
Aspergilosis alérgica. Si es leve, medidas generales, en casos severos prednisona 0.5 mg/kg/día durante dos semanas. La misma dosis cada dos día durante 3 meses y después iniciar dosificación reductiva .
Aspergiloma. Generalmente requiere cirugía combinada con tratamiento antifúngico. Se puede emplear anfotericina B o itraconazol.
En infecciones sistémicas se prefiere utilizar anfotericina B a dosis de 0.6 a 1 mg/kg, este medicamento aunque neurotóxico, probablemente es la mejor alternativa. Existen formas menos tóxicas de anfotericina como la liposomal o complejos lipídicos como el Abelcet o dispersiones coloidales con sulfato de colesterol. No existe una dosis determinada y depende la la terminación del tratamiento depende de la evolución y el órgano afectado. Cuando se decida emplear itraconazol, se inicia a dosis de 200 mg cada 8 horas durante cuatro días, después 200 mg cada 12 horas, la duración del tratamiento dependerá de cada caso clínico. Otro medicamento útil es el voriconazol que se administra a pacientes mayores de 2 años de edad en una dosis media de 6 mg/kg/día durante 10 semanas.
En las formas cutáneas sin inmunosupresión, generalmente el tratamiento local (limpieza y antimicóticos tópicos) es suficiente para lograr la curación. En las otitis externas asociadas a uso de prótesis auditivas, muchas veces es necesario cambiar la prótesis pues las conidias pueden localizarse en el interior del aparato y constituir un fuente de infecciónFuente
 Fuente: Foto propia @fran.frey
Fuente: Foto propia @fran.frey
Fuentes:
Bonifaz JA. Micología Médica Básica: Micosis y seudomicosis por hongos oportunistas, Aspergilosis. 4ta ed. México: McGraw-Hill. c2012. p. 381-393
Arenas R. Micología Medica Ilustrada: Micosis por oportunistas, Aspergilosis. 5ta ed. México: McGraw-Hill. c2014. p. 265-273
Jesús Fortún, Yolanda Meije, Gema Fresco, Santiago Moreno. Aspergilosis. Formas clínicas y tratamiento Aspergillosis. Clinical forms and treatment. Elsevier [internet]. 2012 Abril [cited 2018 Jun 16]; 30:201-8. DOI: 10.1016/j.eimc.2011.12.005. Available from: http://www.elsevier.es/es-revista-enfermedades-infecciosas-microbiologia-clinica-28-articulo-aspergilosis-formas-clinicas-tratamiento-S0213005X12000316